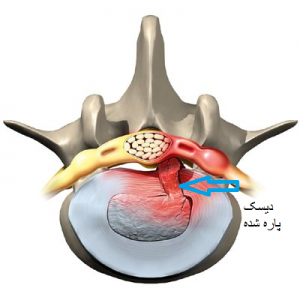
پارگی دیسک کمر یکی از مشکلات شایع ستون فقرات است که میتواند زندگی روزمره فرد را به شدت تحت تأثیر قرار دهد. دیسکها مانند بالشتکهایی بین مهرهها عمل میکنند و وظیفه جذب فشار و تسهیل حرکت را بر عهده دارند. وقتی این دیسکها دچار آسیب شوند، بخش ژلاتینی داخل آنها ممکن است از طریق ترک یا شکاف به بیرون نشت کند و به اعصاب فشار وارد نماید. نتیجه این وضعیت میتواند کمردرد شدید، بیحسی یا حتی ضعف عضلانی باشد.
دیسک کمر ساختاری انعطافپذیر و مقاوم است که بین مهرههای ستون فقرات قرار دارد. این ساختار به بدن کمک میکند تا فشار ناشی از حرکات روزانه مثل خم شدن، چرخیدن یا بلند کردن اجسام را تحمل کند. وقتی صحبت از پارگی دیسک کمر میشود، منظور آسیب به بخش خارجی دیسک (حلقه فیبری) است که باعث میشود بخش داخلی نرم و ژلاتینی (هسته پالپوزوس) به بیرون رانده شود. اهمیت شناخت پارگی دیسک کمر در این است که اگر بهموقع تشخیص داده نشود، میتواند باعث آسیب دائمی به اعصاب و حتی ناتوانی حرکتی شود. بسیاری از افراد درد کمر را جدی نمیگیرند و آن را به خستگی یا کشیدگی عضلانی نسبت میدهند، اما واقعیت این است که بیتوجهی به علائم اولیه میتواند پیامدهای جبرانناپذیری داشته باشد.
ستون فقرات از ۳۳ مهره تشکیل شده که بین هر مهره (بهجز مهرههای بالایی گردن و پایینترین بخش دنبالچه) یک دیسک قرار دارد. این دیسکها مثل کمکفنر عمل میکنند و مانع برخورد مستقیم مهرهها با یکدیگر میشوند. نقش اصلی آنها شامل:
- جذب فشار در فعالیتهای روزمره مانند راه رفتن، دویدن و پریدن
- ایجاد انعطافپذیری برای حرکات مختلف ستون فقرات
- حفاظت از اعصاب نخاعی که از میان مهرهها عبور میکنند
وقتی دیسک آسیب میبیند، نهتنها این عملکردها مختل میشود بلکه به دلیل فشار بر اعصاب، مشکلات عصبی و حرکتی نیز ایجاد میگردد.
دیسک بین مهرهای از دو بخش اصلی تشکیل شده است:
هسته ژلاتینی (Nucleus Pulposus): این بخش نرم و مرطوب، فشار را در تمام جهات پخش میکند.
حلقه فیبری (Annulus Fibrosus): لایهای محکم و فیبری که هسته ژلاتینی را در جای خود نگه میدارد.
عملکرد اصلی دیسک این است که در زمان وارد شدن فشار، انرژی را جذب کند و مانع آسیب به مهرهها شود. وقتی حلقه فیبری ضعیف یا پاره میشود، هسته ژلاتینی بیرون زده و اصطلاحاً “هرنی یا پارگی دیسک” اتفاق میافتد.
علل شایع پارگی دیسک کمر
پارگی دیسک معمولاً نتیجه ترکیبی از عوامل مختلف است:
- عوامل فیزیکی: بلند کردن اجسام سنگین بدون رعایت اصول، حرکات ناگهانی، چرخش شدید کمر
- عوامل بیولوژیکی: افزایش سن، کاهش آب میانبافتی دیسک، بیماریهای تخریبی ستون فقرات
- عوامل سبک زندگی: کمتحرکی، اضافهوزن، نشستن طولانیمدت با وضعیت نامناسب
نکته مهم این است که حتی یک حرکت ساده، اگر در شرایطی که دیسک ضعیف شده انجام شود، میتواند باعث پارگی شود.
علائم پارگی دیسک کمر
علائم این عارضه بستگی به محل و شدت پارگی دارد، اما رایجترین نشانهها شامل:
- درد شدید در ناحیه کمر که ممکن است به پاها انتشار پیدا کند
- بیحسی یا مورمور شدن اندام ها
- ضعف عضلانی به دلیل فشار بر اعصاب
- دشواری در ایستادن یا راه رفتن
اگر فشار بر عصب سیاتیک ایجاد شود، درد از کمر تا ساق پا ادامه پیدا میکند که به آن “سیاتیک” میگویند.
برای تشخیص دقیق، پزشک ابتدا معاینه فیزیکی انجام میدهد تا دامنه حرکت، قدرت عضلات و واکنشهای عصبی بررسی شود. سپس برای اطمینان، از روشهای تصویربرداری مثل MRI (دقیقترین روش برای بررسی دیسک)، سیتیاسکن یا رادیوگرافی استفاده میشود. MRI بهطور خاص میتواند محل و شدت آسیب را نشان دهد و پزشک بر اساس آن برنامه درمانی را تنظیم میکند.
روشهای درمان
بیشتر بیماران مبتلا به پارگی دیسک کمر ، بدون نیاز به جراحی و با درمانهای غیر تهاجمی، بهبود مییابند. هدف اصلی این روشها کاهش درد، بهبود حرکت و جلوگیری از آسیب بیشتر است. برخی از مهمترین روشها عبارتاند از:
فیزیوتراپی و ورزش درمانی
فیزیوتراپی یکی از مؤثرترین شیوهها برای بازتوانی بیماران مبتلا به پارگی دیسک است. یک فیزیوتراپیست ماهر میتواند تمریناتی طراحی کند که باعث تقویت عضلات کمر و شکم شود و فشار روی دیسک آسیبدیده را کاهش دهد. تمرینات کششی برای افزایش انعطاف ستون فقرات، تمرینات تقویتی برای عضلات مرکزی بدن و تکنیکهای خاصی مانند تراکشن (کشش ستون فقرات) میتوانند در کاهش علائم مؤثر باشند.
ورزشهای ملایم مانند پیادهروی روزانه، شنا و یوگا نیز به بهبود وضعیت کمک میکنند. البته باید توجه داشت که انجام هرگونه ورزش بدون مشورت پزشک و فیزیوتراپیست ممکن است آسیب را تشدید کند.
فیزیوتراپی نه تنها درد و التهاب را کاهش میدهد، بلکه با تقویت عضلات حمایتی ستون فقرات، به تثبیت ناحیه آسیبدیده کمک میکند. این درمان، برخلاف دارو که بیشتر نقش تسکین موقت دارد، به ریشه مشکل میپردازد و باعث بازتوانی تدریجی بیمار میشود.
اهداف اصلی فیزیوتراپی در پارگی دیسک
- کاهش درد و التهاب از طریق تکنیکهای درمانی مانند گرما و سرما درمانی یا تحریک الکتریکی (TENS).
- افزایش انعطافپذیری ستون فقرات با تمرینات کششی ملایم.
- تقویت عضلات مرکزی بدن (کمر، شکم و لگن) برای حمایت بهتر از ستون فقرات.
- اصلاح الگوهای حرکتی غلط که باعث فشار بیش از حد بر دیسک شدهاند.
- بازگرداندن بیمار به فعالیتهای روزانه بدون بازگشت علائم.
روشهای متداول فیزیوتراپی برای پارگی دیسک کمر
- تمرینات کششی برای کاهش فشار روی اعصاب.
- تمرینات تقویتی برای عضلات شکم، کمر و لگن.
- تراکشن مکانیکی یا دستی برای ایجاد فضای بیشتر بین مهرهها.
- آبدرمانی برای انجام حرکات بدون فشار زیاد بر ستون فقرات.
- آموزش وضعیت صحیح بدن هنگام نشستن، ایستادن یا بلند کردن اجسام.
مزایای فیزیوتراپی نسبت به جراحی
- غیرتهاجمی و بدون نیاز به بیهوشی.
- کاهش خطرات و عوارض احتمالی جراحی.
- کوتاه بودن دوره نقاهت.
- امکان ادامه درمان در منزل با تمرینات خانگی.
داروهای ضد التهاب و مسکنها
پزشک معمولاً برای کاهش درد و التهاب ناشی از فشار بر اعصاب، داروهایی مانند NSAIDs (داروهای ضد التهاب غیراستروئیدی)، شلکنندههای عضلانی یا حتی داروهای مسکن قوی تجویز میکند. در موارد حاد، ممکن است استفاده کوتاهمدت از داروهای کورتیکواستروئید خوراکی توصیه شود. این داروها علائم را کنترل میکنند، اما مشکل اصلی را برطرف نمیسازند، بنابراین باید همزمان با روشهای توانبخشی استفاده شوند.
تزریقهای تخصصی (اپیدورال و غیره)
در مواردی که درد شدید و مداوم است، پزشک ممکن است تزریق اپیدورال استروئید را پیشنهاد دهد. این تزریق مستقیماً در اطراف عصب آسیبدیده انجام میشود و التهاب و درد را برای چند هفته یا حتی چند ماه کاهش میدهد. این روش بهویژه برای بیمارانی که به دلیل درد، توانایی انجام تمرینات فیزیوتراپی را ندارند، بسیار مفید است.
درمانهای جراحی
اگر درمانهای غیر جراحی پس از چند ماه نتیجهای نداشته باشند یا علائم بیمار به شدت ناتوانکننده باشد، جراحی بهعنوان گزینه بعدی مطرح میشود.
جراحی میکروسکوپی دیسک کمر (Microdiscectomy)
این روش یکی از رایجترین جراحیها برای برداشتن بخش بیرونزده دیسک است. جراح با استفاده از میکروسکوپ جراحی، بخشی از دیسک را که به عصب فشار وارد میکند، خارج میکند. این روش کمتهاجمی بوده و معمولاً دوران نقاهت کوتاهتری دارد.
جراحی با لیزر
در این تکنیک، انرژی لیزر برای کوچک کردن یا بخار کردن بخشی از دیسک آسیبدیده استفاده میشود. مزیت این روش، کمترین میزان برش و خونریزی است، اما برای همه بیماران مناسب نیست.
پیشگیری از پارگی دیسک کمر
پیشگیری همیشه بهتر از درمان است. با رعایت نکات ساده میتوان احتمال بروز پارگی دیسک را تا حد زیادی کاهش داد.
- اصلاح وضعیت بدن هنگام نشستن و بلند کردن اجسام
- هنگام نشستن، پشت باید صاف و شانهها عقب باشد.
- استفاده از صندلی ارگونومیک با پشتی مناسب توصیه میشود.
- هنگام بلند کردن اجسام، باید از زانو خم شد و کمر صاف بماند، نه اینکه از کمر خم شد.
سوالات متداول
آیا پارگی دیسک کمر خودبهخود بهبود مییابد؟
بله، در بسیاری از موارد با درمانهای غیر جراحی و مراقبت صحیح، دیسک بهبود پیدا میکند.
چه زمانی نیاز به جراحی است؟
زمانی که درد شدید و مداوم باشد و درمانهای غیر جراحی مؤثر نباشد.
آیا پارگی دیسک قابل پیشگیری است؟
بله، با رعایت اصول ارگونومی، ورزش منظم و حفظ وزن مناسب.
آیا استفاده از کمربند طبی مفید است؟
بهطور موقت و طبق تجویز پزشک میتواند فشار روی کمر را کاهش دهد.
آیا میتوان پس از پارگی دیسک به ورزش برگشت؟
بله، اما باید با تمرینات ملایم و تحت نظر متخصص شروع شود.